|
| 新出爐的糖尿病照護指引 |
|
| 單 位: |
內分泌及新陳代謝科 |
發 表 人: |
曾士婷 |
發表日期: |
2010/4/1 |
|
|
|
中華民國糖尿病學會年會上星期日剛閉幕,此次學會出版了最新的糖尿病照護指引,並根據證據等級給予醫療建議,值得臨床醫師參考。
糖尿病在世界各地,特別是經濟突飛猛進的發展中國家已變成流行的疾病,盛行率越來越高,可以說是比2012更真實的預言。近年來,由於西式飲食東漸,罹患糖尿病的年齡層逐漸下降,孩童與青少年的糖尿病問題及預防越來越重要。此外,用以治療糖尿病及其併發症的社會和經濟成本也越來越高,也影響到健保的支出。在DCCT(研究第一型糖尿病)後續追蹤的EDIC研究及UKPDS(第二型糖尿病患)都顯示在發病後前十年積極的血糖控制可以減少心臟血管疾病及小血管併發症。糖尿病不只是血糖的問題,也會造成許多後續許多器官併發症甚至死亡,尤其是心臟血管疾病、失明、截肢和洗腎。因此,治療糖尿病不僅需要注重血糖的控制,對於其它心血管疾病的風險因子(例如:血脂異常、高胰島素血症、高血壓和肥胖等)也須加以控制。
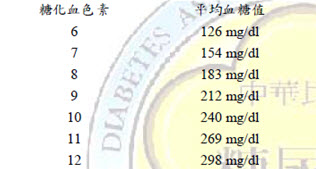
第二型糖尿病因發病症狀不明顯,容易錯失治療的先機,因此需要及早篩檢。在此次的糖尿病照護指引中特別有一個糖尿病風險評估公式(Taiwan diabetes risk scores,Taiwan DRS),在學會網站只要輸入相關資料後,就可以自動計算出糖尿病的風險。而治療糖尿病的目標,目前主要的指標為糖化血色素,我國糖尿病學會糖化血色素的建議值目前與國際糖尿病聯盟相同,均訂為低於6.5%。但是臨床治療醫師仍須考慮病人的個別狀況,例如糖尿病史的長短、心血管疾病、多重小血管病變、曾經發生嚴重低血糖或已經罹患低血糖不自覺症、癌症末期或其他重大疾病導致平均餘命有限、認知功能不足者、病人的接受程度。根據 2009 年美國糖尿病學會(American Diabetes Association,ADA)和歐洲糖尿病研究學會(European Association for the Study of Diabetes,EASD)的建議,如果餐前血糖控制於70-130 mg/dl 時,但是糖化血色素仍高於 7.0%,應加強監測餐後 1-2 小時的血糖,控制於 180mg/dl 以下,應可改善其糖化血色素值,而根據國際糖尿病聯盟的建議,更應將餐後(開始進食起計 2 小時)血糖控制於 140 mg/dl 以下,來降低糖尿病慢性併發症。而對妊娠型糖尿病人而言,其餐前血糖須低於 83.6 mg/dl,而餐後血糖 1 小時和 2 小時的血糖,分別低於 128.4mg/dl 和 108.4 mg/dl,可降低妊娠期間孕婦和胎兒的風險 。對病人來說糖化血色素還是一個非常模糊的東西,因此由美國糖尿病學會和臨床化學國際聯盟所主持的 ADAG(A1c derived Average Glucose)的平均血糖值(eAG,estimated Average Glucose)研究報告,可以提供一個預估的平均血糖值,方便醫護人員衛教病患。統計上,調整性別、種族、吸菸與否和年齡後,除貧血或罹患血紅素病變的特定情況下,此公式可適用於第1型糖尿病、第2型糖尿病和非糖尿病的健康人:(eAG)平均血糖值=(28.7 × 糖化血色素)-46.7,表格如下。
在治療方面,除了飲食控制及規律運動,藥物治療也很重要。糖尿病是個「不能輸在起跑點」的疾病,初發病時就必需積極治療。
在學會建議的治療流程,當糖化血色素大於等於9%,必須考慮使用兩種或多種口服抗糖尿藥物,或直接使用基礎或餐前胰島素,並適時調整口服藥物和胰島素,希望能使糖化血色素在3-12個月內達到治療目標。若是糖化血色素小於9%,可考慮一種或兩種口服藥物,也可以一開始就使用基礎或餐前胰島素治療。 |
 |
|
|
|
 |
最後修改時間:2018/7/19 下午 04:53:00 |
|